Por qué es importante controlar la presión intraocular tanto como la arterial
Es hereditario, puede aparecer a partir de los 40 años y, si no se trata, puede provocar una pérdida grave de la visión. Hablamos del glaucoma, una de las principales causas de ceguera irreversible

Según la Organización Mundial de la Salud (OMS), el glaucoma, caracterizado generalmente por un aumento de la presión intraocular, es la segunda causa de ceguera y la primera irreversible.
Es una afección seria en la cual las fibras del nervio óptico en el ojo se vuelven ‘defectuosas’ y carecen del suministro de sangre apropiado. La acumulación de líquido dentro del ojo es la causa principal, y se mide en milímetros de mercurio (mm HG). De 12 a 21 mm HG se considera normal. Si la presión en el ojo excede los 30 mm HG, es imperativo buscar atención médica y realizarse los análisis correspondientes.
En todo el mundo, más de 65 millones de personas padecen glaucoma. Se estima que la prevalencia es del 3,5 por ciento entre personas en el rango de edad de 40 a 80 años. Se calcula que en el año 2020 se alcancen los 76 millones de personas con esta enfermedad y en el año 2040 se superen los 110 millones.
En España las cifras son igualmente alarmantes, estimándose en más un millón el número de personas que padecen esta enfermedad, de las cuales, unas 500.000 desconocen que la padecen. Con una prevalencia superior al 2,1 por ciento, afecta a la población mayor de 40 años y aumenta a un 14 por ciento entre personas mayores de 60 años.
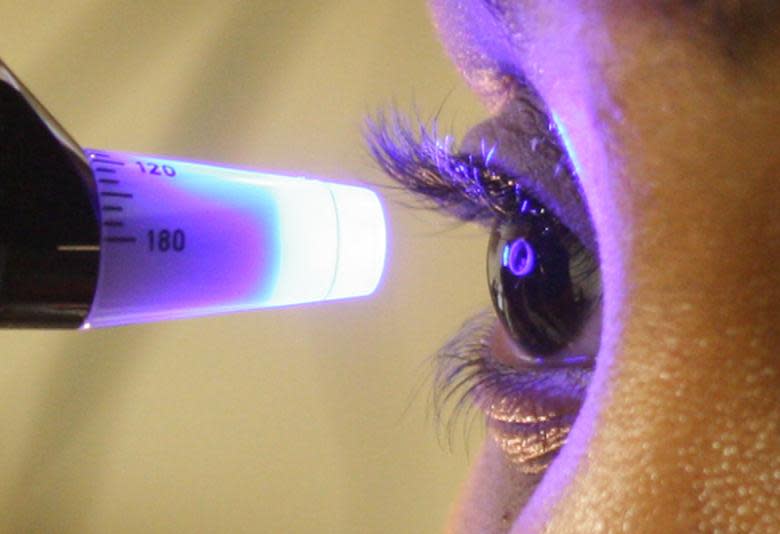
El glaucoma es una enfermedad ocular degenerativa que consiste en una “lesión del nervio del ojo (neuropatía) con pérdida de fibras nerviosas que provoca una pérdida del campo de visión”, señala la Dra. Teresa Laborda, especialista de la Unidad de Glaucoma, Neuroftalmología y Uveítis de Innova Ocular La Arruzafa, indicando que se trata de una patología “silenciosa”, ya que no ofrece síntomas hasta fases muy avanzadas, lo que condiciona mucho su evolución y por lo que se recomiendan revisiones periódicas, “especialmente en pacientes con más de 40 años con antecedentes familiares y siempre a partir de los 50”.
Debido a su carácter asintomático, en fases tempranas no se experimentan síntomas y, en consecuencia, no se es consciente de la enfermedad. Este hecho es muy relevante ya que la pérdida de visión es irreversible.
Cuando los hay suelen ser:
Pérdida gradual de visión periférica, normalmente en los dos ojos.
Visión de túnel en las etapas más avanzadas.
Por esta razón es que el glaucoma progresa de forma indetectable hasta que el daño al nervio óptico ya es irreversible, provocando pérdida permanente de visión en diferentes grados
Por ello, “prevención, seguimiento e investigación son las tres claves a tener en cuenta”, apunta el profesor Luis Fernández-Vega Sanz, director médico del IOFV.
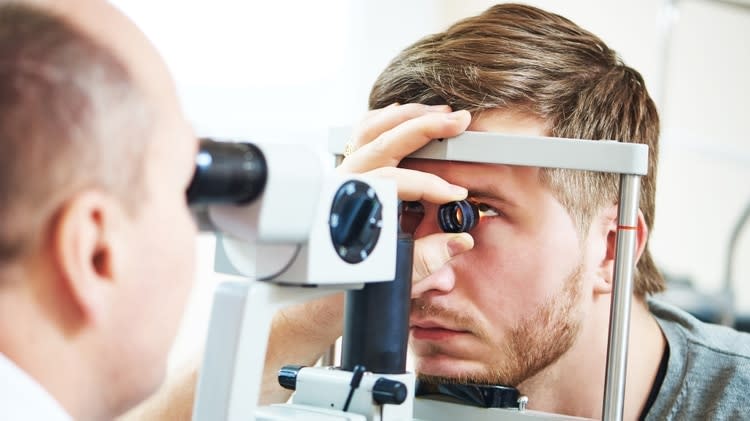
Es una enfermedad que puede diagnosticarse tarde, en ocasiones cuando ya existe una importante pérdida del campo visual, por lo que “es muy importante que las personas a partir de los 40 años acudan al oftalmólogo de forma periódica, con el fin de poder diagnosticar a tiempo esta enfermedad. Además, si existen antecedentes familiares deben realizar revisiones antes”, ha advertido el Dr. Pedro Pablo Rodríguez Calvo, responsable de la Unidad de Glaucoma del IOFV.
“En realidad, toda la población debería revisar sus ojos cada uno o dos años de manera rutinaria. Resulta fundamental concienciar a los pacientes para que mantengan una constancia en sus revisiones y sus controles con pruebas diagnósticas”, ha añadido el Dr. Ignacio Rodríguez Uña, especialista de Glaucoma en el IOFV.
En opinión de los expertos, no es suficiente con controlar la tensión ocular para saber si el paciente sufre esta patología, sino que son necesarias otras pruebas para analizar el campo visual, así como el estudio de la pérdida de fibras nerviosas a nivel de la cabeza del nervio óptico, mediante la realización de una tomografía de coherencia óptica (OCT).
El glaucoma puede asociarse al aumento de la presión intraocular. Según el Dr. Gabriel Scalerandi, especialista en Oftalmología del Hospital HLA dianense, “esta subida se debe, por lo general, a un aumento de resistencia a la salida del humor acuoso por la vía convencional, es decir, a un desequilibrio entre la producción y salida del humor acuoso, cuya función es dar nutrición y consistencia a estructuras oculares”. Aunque existen otros factores, el nivel de presión intraocular, es el único que se pueden controlar con fármacos o cirugía.
La edad también es considerada uno de los factores demográficos de riesgo en este tipo de patología crónica, así como el componente genético, ya que en un elevado porcentaje los hijos de padres glaucomatosos pueden heredar la enfermedad. Además, la diabetes, la miopía y la hipermetropía, el tratamiento prolongado con corticoides, o la exposición al sol, aumentan la posibilidad de padecer glaucoma. Por último, determinadas cardiopatías y el tabaco, han sido también identificados como factores de riesgo.
Diagnóstico y cirugía de vanguardia
Tal y como explicó el Dr. Hidalgo, en la actualidad “el uso de las pruebas estructurales y funcionales para el diagnóstico integral del glaucoma resulta tremendamente beneficioso para que se pueda hacer una detección precoz de éste”, y concretó que “la tecnología sirve de apoyo para abordar nuevos tratamientos”, en alusión a pruebas del tipo tomografía de coherencia óptica (OCT), que analiza la capa de fibras nerviosas que pueden estar afectadas y las células ganglionares.
De igual manera, la Dra. Laborda, añadió que “en la detección del glaucoma hay que tener en cuenta el estudio campimétrico”, que evalúa el campo de visión del paciente y ofrece una “perspectiva de la evolución de la enfermedad a lo largo de los años”.

Investigación para el Glaucoma
El objetivo de los tratamientos actuales para el glaucoma es controlar la presión intraocular, pero la eficacia de estos tratamientos es limitada, y se hace necesaria la búsqueda de nuevas estrategias terapéuticas.
Por ello, la Unidad de Neurobiología de la Retina de la Fundación de Investigación Oftalmológica ha publicado un artículo científico en la revista científica Acta Ophthalmologica titulado “Red light of the visual spectrum attenuates cell death in culture and retinal ganglion cell death in situ”, sobre un nuevo tipo de terapia: la fotobiomodulación.
En este trabajo de investigación básica se ha mostrado cómo la exposición a una determinada luz roja conlleva efectos positivos para las retinas. Los datos recopilados muestran cómo el uso de la fotobiomodulación reduce el daño en las células ganglionares de la retina, células afectadas en el glaucoma.
Luz azul frente a luz roja
La luz ultravioleta y la azul tienen diferentes efectos en el ojo. En el caso de la luz azul, puede dañar las células de la retina, siendo un factor de riesgo añadido en glaucoma, DMAE y otras patologías que pueden derivar en ceguera.
Según explica el Prof. Neville N. Osborne, investigador principal de la Fundación de Investigación Oftalmológica (FIO), la luz azul sin filtrar, interacciona con ciertos pigmentos presentes en la retina, pudiendo llegar a dañarla. Por el contrario, la luz roja estimula los tejidos y tiene el potencial de contrarrestar esos daños ya que la absorción de determinadas longitudes de onda del espectro del rojo hace que se produzca un incremento en la funcionalidad de las células y de su supervivencia.
Por eso, se planteó la hipótesis de que modular las cantidades de luz roja podría ser beneficioso para ciertos pacientes: personas con glaucoma, degeneración macular asociada a la edad (DMAE) y retinopatía diabética.
“El incremento de la esperanza de vida de la población hace prever que la prevalencia de estas patologías aumente. Además, desde un plano teórico, otras patologías oculares relacionadas con el envejecimiento y la disfunción mitocondrial podrían verse potencialmente beneficiadas”, explica La Dra. Susana del Olmo, investigadora principal en la línea de investigación de Retina de la Fundación de Investigación Oftalmológica.
La FIO también está estudiando el síndrome pseudoexfoliativo y el glaucoma pseudoexfoliativo. La pseudoexfoliación es una enfermedad que afecta a varios órganos del cuerpo, y que puede provocar glaucoma en el 44 por ciento de los pacientes. La Unidad de Genética de la FIO ha participado, junto con otros centros de 35 países, en un estudio genético internacional, publicado en la revista científica “Nature Genetics”, que ha logrado identificar una nueva variante del gen LOXL 1 que protege a la persona de desarrollar este síndrome.
En él se ha estudiado una población de 5.570 pacientes con esta condición, comparados con 6.279 personas sin la enfermedad. “Esta unidad también está trabajando para lograr biomarcadores que ayuden a identificar, en el futuro, la predisposición de la enfermedad con un análisis de sangre”, ha apuntado el Dr. Héctor González Iglesias, investigador principal de Genética de la FIO.
¿Es posible reducir el riesgo del glaucoma?
El ejercicio (moderado diario<9 podría ser un factor protector para el desarrollo de glaucoma.
Mantener un peso saludable.
Controlar la presión ocular.
No fumar.
Limitar el consumo de cafeína a niveles moderados.
Evitar la sobreexposición de los ojos al sol utilizando gafas oscuras y sombreros.
Realizarse revisiones oculares periódicamente y consultar al médico si nota algún cambio.
También puede interesarte:
Ojo diabético: pistas para cuidar tu vista
15 problemas oculares que puedes ahorrarte haciendo esto
Los chequeos que debes hacerte este otoño según tu edad
¿Qué le pasa a tus ojos cuando reduces el número de parpadeos por minuto?
7 ejercicios (y consejos básicos) para que tu vista no sufra tanto en el trabajo

 Yahoo Estilo
Yahoo Estilo 

